こんにちは、田中 宏樹です。
千葉県我孫子市のあびこ南口整体院 我孫子腰痛センターで、膝痛を根本改善する施術を行っています。
「椅子から立ち上がる瞬間に、膝がズキッと痛む」
「少し座っていただけなのに、立ち上がると膝がこわばる」
そんなお悩みはありませんか?
当院にも、我孫子や柏から、そのようなお悩みをお持ちの方に多くお越しいただいております。
50代になると、立ち上がる時に膝の痛みを感じる方が一気に増えてきます。
階段の上り下りがつらい、正座ができない、膝の内側だけが痛むなど、日常生活に支障が出ている方も少なくありません。
このような膝痛は、「年齢のせい」「変形性膝関節症だから仕方ない」と思われがちですが、実は、膝関節周囲の軟部組織の状態と脳・神経の機能低下が原因となっているケースがほとんどです。
その場合、適切な施術と必要な生活習慣を取り入れて頂くことで改善していきます。
今回は、立ち上がる時に膝が痛い50代の方に多い原因、自宅でできる膝痛ストレッチ、整体で改善が期待できるケースについて解説します。
「このまま悪化しないか不安…」という方は、ぜひ参考にしてください。
目次
立ち上がる時に膝が痛いのはなぜ?
膝痛は、膝の屈伸動作を繰り返すことで、膝の内側に痛みが出る「鵞足炎(がそくえん)」などのスポーツ障害でも起こりますが、疾患の中で最も多いのが、変形性膝関節症があります。
膝の痛みで医療機関を受診した場合、MRIやレントゲンなどの画像検査をして「関節の間が狭い」「軟骨が擦り減っている」「半月板が損傷している」または「骨には異常がありません」などの診断結果を受けることは多いのではないでしょうか。
しかし、軟骨や半月板には痛みを感じる痛覚受容器(自由神経終末)が存在しません。
痛覚受容器(自由神経終末)が存在しないということは、軟骨や半月板自体には、神経が無く痛みを感じないため、軟骨がすり減っても、半月板が損傷、変性していても膝の痛みは起きません。
実際、アメリカの研究では、生涯一度も膝の痛みを訴えたことがないNBA選手のMRI画像を調査したところ、47.4%の選手に膝の軟骨損傷が、20%の選手に半月板損傷が見られました。
これは、軟骨や半月板の損傷自体が必ずしも痛みの直接的な原因ではないことを示しています。
また、関節の間が狭くなるのは誰にでも起こる退行性変性による生理的現象ですので、痛みの根本の原因ではありません。
ではなぜ、立ち上がる時などに膝に痛みを感じるのでしょう?
それは、軟骨や半月板が損傷、変性した結果、軟骨、半月板以外の膝関節周囲の軟部組織に影響が及び、これらが痛みを感じるためです。
膝関節周囲の軟部組織とは、筋肉や筋膜、鵞足(がそく)と呼ばれる腱の付着部や靭帯、関節包、膝蓋下脂肪体のことで、これらの組織は、痛覚受容器(自由神経終末)が存在し、立ち上がる時の膝の痛みや、階段の上り下り、長時間歩くと痛む、可動域の制限などを感じるようになります。
50代に膝の痛みが増える理由とは?
50代は変形性膝関節症の発症リスクが急激に高まる時期です。
日本国内では、自覚症状のある方が約800万~1000万人、症状があまりない方も含めると約3000万人いると言われています。
男女比が1:4(男性1、女性4)と女性に圧倒的に多く、その理由としては、女性ホルモンであるエストロゲンの分泌量が急激に減少することにより、軟骨の保護機能が低下し、関節の変形が進行しやすくなることが一つの要因と考えられます。
また、女性ホルモンの減少は関節の炎症を鎮める力も弱めるため、軽度の関節炎でも症状が強く出やすくなります。
立ち上がる時の膝痛で多い4つの原因
膝の痛みは、変形性膝関節症や半月板損傷、ランニング動作の繰り返しなどによって、膝の外側が痛む「ランナー膝」などのスポーツ障害、転倒やスポーツなどにより膝へ強い衝撃による外傷性のものなどがありますが、一般的に最も多いのは変形性膝関節症です。
多くの整骨院や治療院では、変形性膝関節症の痛みの原因は、
- 骨の歪みが原因
- 筋力低下が原因
- 筋肉の緊張が原因
- 姿勢の悪さが原因
この4つが原因として言われることが多いのではないでしょうか?
それぞれ複合的に起きていることもありますが、根本的な原因ではありません。
膝痛の改善で一番重要なことは、膝に「過剰な負荷」がかかって痛みがでているという所にあります。
過剰にかかってしまう原因を取りのぞかないから、「どこに行っても治らない・・。」「もう手術しかないのかな・・・」と悩んでしまうことになります。
この膝に過剰な負担がかかる原因は、脳・神経の機能低下(自律神経の乱れや脳からの指令伝達障害)にあります。
脳・神経の機能低下で、膝に過剰な負担がかかり、痛覚受容器(自由神経終末)が存在する筋肉や筋膜、鵞足(がそく)と呼ばれる腱の付着部や靭帯、関節包、膝蓋下脂肪体が炎症を起こし痛みが出ます。
また、脳・神経の機能低下は関節の変形が進行する原因にもなります。
通常の歩行では体重の1.2倍の負荷がかかるとされていますが、脳・神経の機能低下があると2~3倍の過剰な負荷がかかることがあります。
このような過剰な負荷が継続すると、体は負荷に対抗するために骨棘(トゲのような異常な骨の突起)を形成したり、関節面の面積を増やそうとして変形したりします。
あなたの膝痛はどれ?セルフチェック方法
日常を振り返り、今の膝の状態に当てはまる項目をチェックしてみて下さい。
現在の膝の状態をセルフチェック
- 真っすぐに立って頂いて、両膝の間にこぶし1個分以上の隙間ができる。
- 膝が曲がり辛い、正座ができない。
- 両足を伸ばして座っても、膝の裏が床に付かず真っすぐにならない。
- 膝を曲げたり、伸ばしたりすると、「ゴリゴリ」や「ミシミシ」といった音がする。
- 階段を下りる時、膝が抜けるような感覚がある。
- 椅子から立ち上がる時に痛みがある。
- 膝が不安定な感じがする
- 膝が腫れて熱っぽい感じがする。
- 左と右の膝の形や大きさが違う感じがする。
セルフチェック結果
- 1〜3に当てはまる場合は、膝の変形が生じている可能性がある。
- 4〜7に当てはまる場合は、靭帯、半月板などの損傷の可能性がある。
- 8〜9に当てはまる場合は、炎症が起きており、膝に水がたまっている可能性もある。
上記の項目に当てはまる方は、膝周辺に何らかの問題が生じている可能性がありますが、自己判断では限界があります。
また、無理に動かしたり、体操などを行うと炎症が悪化する場合もありますので注意してください。
立ち上がる時の膝痛を和らげるストレッチ
膝の曲げ辛さ、立ち上がりと膝への衝撃吸収をスムーズにする効果的なストレッチを一部ご紹介します。
- ハムストリングスの柔軟性アップ
- 腓腹筋(ひふくきん)ストレッチ
ハムストリングスの柔軟性アップ
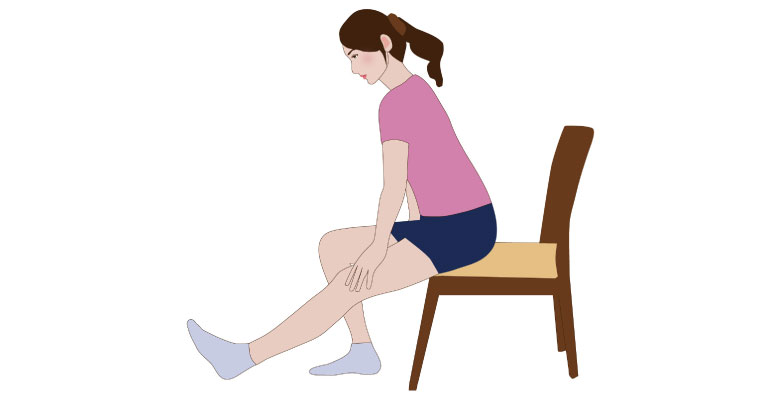
ハムストリングは、大腿二頭筋・半腱様筋・半膜様筋という3つの筋肉で構成されており、骨盤から膝裏にかけて付着している筋肉です。
ハムストリングが硬くなると、膝の曲げ伸ばしや、立ち上がりの際の痛み、腰痛にも影響します。
ハムストリングスストレッチ
- 椅子に座り、片脚を前に出し膝を伸ばします。
- 上体を真っ直ぐに(この時に体を丸めないことがポイントです)体を前へ倒します。
太ももの後ろが伸びている事を感じ15秒~30秒保持して下さい。 - 元の姿勢に戻りましょう。
腓腹筋(ひふくきん)ストレッチ
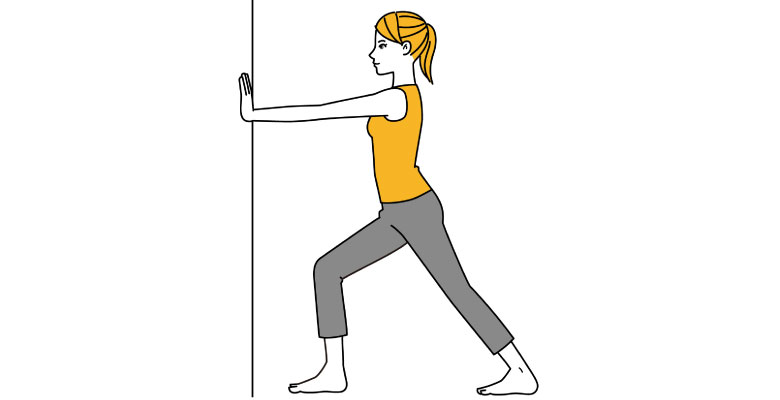
膝窩筋(非常に小さいながら、膝裏の痛みに関係する重要な筋肉)の上には、腓腹筋(ふくらはぎの筋肉)が覆い被さっています。
腓腹筋をストレッチすることで、膝窩筋も伸ばしていきます。
腓腹筋が硬くなると、歩行時の着地動作で膝に過剰な負担がかかります。
腓腹筋(ひふくきん)ストレッチ
- 壁に手をつきましょう。
- 伸ばしたい腓腹筋の足を大きく後方に開きます。
- 前方の足に体重を乗せましょう。
- ふくらはぎが伸びた状態を15秒~30秒保持して下さい。(この時、踵が床から離れないようにすることがポイントです)
- ゆっくりと戻し、繰り返し行います。
ストレッチでは改善しないケースと注意点
膝痛を和らげるストレッチストレッチで気をつけるべきこと、ストレッチの効果を上げるために気をつけて行っていただきたいことがあります。
- 痛みを感じたら直ちに中止してください。
- リラックスして行うこと。
- 痛過ぎず気持ちよい程度で行うこと。
- 反動をつけて行わないこと。
- ストレッチしている筋肉に意識を集中して行うこと。
- 深く丁寧な呼吸を心がけ、筋肉を伸ばす際に息を吐きながら15~30秒ほど行うこと。
以上のことに気をつけてストレッチを行うことが、効率良く柔軟性をアップするためのコツです。
また、ストレッチの時間は、15秒~30秒で良いので「毎日」続けることが大切です。
ただ、膝の痛みだけでなく別の症状にも言えることなのですが、お身体の状態によってはストレッチを行わない方が良い場合とストレッチを行うタイミングがあります。
ストレッチなどの運動は正しい方法で行うことが大切です。
ストレッチを行う際に一番注意していただきたいことは、初期の症状の段階でストレッチは行うようにすることです。
「歩くのもつらいほど強い痛み」
「膝に腫れ・熱感がある」
「膝がまっすぐ伸びない」
「膝が“ガクッ”と抜けるような不安定感」
「朝起きてから痛みが強くなる」など
このような症状が出ている場合は、ストレッチは行わないでください。
悪化する場合があります。
ご自身でストレッチを行う場合は少しでも痛みがある時は必ず中止してください。
整体で改善が期待できる膝痛とは?
まず、膝関節の内側にある大腿骨の先端部分(内顆)の血流が悪くなり、骨の細胞が死滅(壊死)してしまう病気である大腿骨顆部骨壊死(だいたいこつかぶこつえし)や細菌が膝関節に入り込んで膿がたまり、急速な強い痛み、腫れ、赤み、熱感を引き起こす病気である化膿性膝関節炎は専門外で、病院での検査が必要です。
当院で行う膝痛の施術は、原因が脳・神経の機能低下(自律神経の乱れや脳からの指令伝達障害)することで、膝関節周囲の軟部組織の筋肉や筋膜、鵞足(がそく)と呼ばれる腱の付着部や靭帯、関節包、膝蓋下脂肪体に過剰な負担がかかり膝の痛みを起こしている症状を専門的に行っています。
膝の痛みの殆どがこれに該当します。
膝関節が変形してしまうのも、脳・神経の機能低下による歩行時にかかる過剰な負荷が原因です。
人間の通常歩行では体重の1.2倍の負荷がかかると言われています。
脳・神経の機能低下があると通常の2~3倍の負荷がかかります。
例えば、体重50キロの人が、2倍負担がかかったとすると100キロ。
1日歩く歩数が4000歩だとすると片足2000歩×100キロ=20万キロの負荷が1日にかかることになります。
これを1週間、1か月、1年と継続的に続けていくと膝への負荷はどんどん増えていってしまいます。
膝に負荷がかかり続けていると体は負荷に対して負けないように新しい骨を作ろうとします。
これが、骨棘ができたり関節面の面積を増やそうとして変形したりする原因です。
また、膝の痛みは筋力が低下しているからだと思われている方も多いのではないでしょうか?
殆どの方が、膝の痛い側の太ももが細くなっているため筋力低下で膝に負担がかかり痛みが出ていると言われたこともあるのではないかと思います。
しかし、痛い側の太ももの筋肉が弱ってしまうのは筋力低下が原因ではありません。
脳・神経の機能低下により歩行時に2~3倍の負荷がかかっているという所が原因です。
これは脳からの指令で本来100%筋肉に力が入るところ、50%の力しか入らない状態になっているにもかかわらず、この負荷を支えるために過剰に太ももの筋肉を使うのでやがて太ももの筋肉は疲弊して弱くなり細くなっていきます。
この状態で、小さくなった筋肉をさらに鍛えようとトレーニングしても効果も上がらず、逆にさらに筋肉が弱っていくことも考えられますので、膝の痛みは一向に引いていきません。
当院では神経の伝達異常を改善する特別な整体法と生活習慣を行うことで、膝関節周りの筋肉に100%の力が入るようにしていきます。
100%力が入るようになるということは、痛みを取るだけでなく、予防や変形の進行を食い止めるということです。
膝のお悩みで最も多い変形性膝関節症も、脳・神経の機能を向上させ、関節にかかる負荷を適正化することで、根本的に改善していきます。
当院に一番はじめにご相談ください
膝関節とは、「大腿骨」「脛骨」「膝蓋骨」という3つの骨によって構成されている荷重関節(体重がかかり、体を支える役割を担う関節のこと)で、体の中でも人間の動作に深く関わり、立ったり座ったりといった日常的な動きを繰り返しサポートするとともに、体重を支えたり、地面から足にかかる衝撃を吸収したりするといった日常生活で重要な役割を担っています。
「立ち上がると痛い」
「階段がつらい」
「正座ができない」
「膝の内側が痛む」
「病院で変形性膝関節症と言われた」
このような症状や不安で悩まれる方も多いのではないでしょうか?
膝の痛みも、適切な施術を行うことで確実に取り切ることが可能です。
日本では研究によると、50歳以上で「膝に痛みを感じたことがある」人は40.4%にのぼると言われている程、膝の痛みで悩まれている方が多いです。
この悩まれる方が多い膝の痛みを当院では、大きく分けて以下の3ステップで最短で膝の痛みを改善していきます。
- 膝痛が起こる原因の鑑別
- 原因に対しての専門施術
- 膝痛を引き起こす生活習慣の改善
膝痛が起こる原因の鑑別
当院では膝痛に限らず、痛む原因の見極めを非常に重視しています。
ここを誤ると、いくら膝の治療を施しても改善が難しくなります。
何が原因で膝痛が起こっているかを正確に鑑別することは、膝痛の早期改善に非常に重要なところです。
原因に対しての専門施術
原因を見極めたら、その原因に合わせた「専門施術」を行います。
当院が行う膝痛の治療法や予防法の一部を挙げさせていただきます。
- 膝関節周囲の軟部組織へのアプローチ(特に膝蓋下脂肪体へのアプローチは重要)
- 前脛骨筋が機能回復
- 足首・股関節へのアプローチ
- 呼吸法
- 軟骨の劣化を防ぐ
- 仙骨へのアプローチ
- 自律神経の乱れを整える
- 姿勢の回復
- DLPFC(背外側前頭前野)機能回復
- 睡眠の質の向上
- 正しい歩行
- 脳の可塑性による痛みの回復
- 生活習慣の改善など
これらの要因が単一的または複合的に作用することで、膝の痛みが起こります。
また、今後の予防にも大きく関係してきます。
これらはすべて当院独自の技術や方法で、膝痛でお悩みの方に高い実績を上げお役に立ってきています。
膝痛を引き起こす生活習慣の改善
当院が考える膝痛を改善させていく治療法の1つで、私たちの脳の中の背外側前頭前野(DLPFC)の機能回復が重要になる場合があります。
ここは痛みに対する注意を切り替える場所でもあります。
DLPFCは、脳の司令塔のような役割をしていて、注意を切り替えたり、感情をコントロールするなど「これをやろう」と考えて行動する時に働きます。
つまり、DLPFCがしっかり働いていれば、「その膝の痛みにはもう注意を向けなくていいよ」「膝に少し痛みがあるけど、別のことに集中して大丈夫」などと判断してくれます。
いわば、痛みに対して冷静に対処するブレーキ役として作用します。
ところが、長時間のデスクワークや過労、職場環境や人間関係などの軋轢(あつれき)や負荷、育児や介護などのストレス(不安・恐怖・悲しみ・怒り)が原因で背外側前頭前野(DLPFC)機能低下すると、膝の痛みにばかりに意識が向いてしまったり、「また膝が痛くなるかもしれない・・・」と不安感が強くなったりすることで、痛みを感じる神経回路が強くなり、ほんの少しの刺激でも痛みを強く感じやすくなってしまいます。
さらに、DLPFCは感情を落ち着かせる働きもあるため、機能が低下すると不安感や鬱のような症状も出やすくなります。
こうなると、痛み→不安→ストレス→痛みの負のスパイラル(痛みの悪循環)が生まれてしまい、ますます痛みから抜け出せなくなってしまいます。
また、自律神経の乱れも大きく膝の痛みに影響してきます。
自律神経の交感神経が過剰優位な状態が続くと炎症反応が促進されるので、「いつまでたっても腫れがひかないし痛みも治らない」といった長引く症状を引き起こします。
また、痛みの閾値(ある刺激を痛みとして認識し始める最低限の強さのこと)が下がるため、痛みに敏感になりシップや痛み止めを飲んでもあまり痛みが変わらない膝の痛みを引き起こしますので、シップや痛み止めで症状が変わらい方は、自律神経の乱れが原因になっている可能性があります。
当院独自の膝の痛みを改善する特別な整体法と生活習慣を並行して、日頃行っていただくことにより、このような脳・神経の機能低下や自律神経の乱れによる膝痛も改善させることが可能です。
従来の膝の治療である「軟骨のすり減りが痛みの原因」という考え方から、「膝関節周囲の軟部組織の状態が重要」「脳・神経の機能向上を通じて関節にかかる負荷を適正化すること」という新たな視点へ転換しています。
「もう手術しかないのかな・・・」
「このまま歩けなくなるのかもしれない・・・」
とお悩みの方、遠回りせず当院に一番初めにご相談ください。

他のブログを見る